โรคไตเรื้อรัง (Chronic Kidney Disease: CKD) เป็นหนึ่งในปัญหาสุขภาพที่สำคัญ และใกล้ตัวมากกว่าที่หลายคนคิด เพราะโรคนี้มักดำเนินไปอย่างเงียบ ๆ ไม่มีอาการชัดเจนในระยะแรก ผู้ป่วยจำนวนมากจึงไม่รู้ตัวว่าตนเองกำลังป่วย จนกว่าจะเข้าสู่ระยะที่รุนแรงซึ่งไตทำงานบกพร่องอย่างมาก และอาจต้องฟอกไต หรือปลูกถ่ายไตเพื่อยื้อชีวิต อย่างไรก็ตาม โรคไตเรื้อรังไม่ใช่โรคที่หลีกเลี่ยงไม่ได้ หากเราเข้าใจปัจจัยเสี่ยง รู้จักวิธีป้องกัน และเข้ารับการตรวจรักษาอย่างถูกต้องตั้งแต่เนิ่น ๆ โดยเฉพาะในพื้นที่ที่มีบริการทางการแพทย์ครบถ้วนอย่างจังหวัดภูเก็ต การดูแลสุขภาพไตจึงไม่ใช่เรื่องยากอีกต่อไป
โรคไตเรื้อรัง คืออะไร?
โรคไตเรื้อรัง (Chronic Kidney Disease: CKD) คือ ภาวะที่การทำงานของไตเสื่อมลงอย่างต่อเนื่อง นานอย่างน้อย 3 เดือนขึ้นไป ไม่ว่าจะตรวจพบจากค่าการกรองไตลดลง (eGFR) หรือมีหลักฐานความผิดปกติของไต เช่น โปรตีนรั่วในปัสสาวะ ความผิดปกติของปัสสาวะ ภาพถ่ายทางรังสี หรือพยาธิสภาพจากการตัดชิ้นเนื้อ
หน้าที่หลักของไต (และผลเมื่อไตเสื่อม)
- กรองของเสียออกจากเลือด ของเสียอย่างยูเรีย ครีอะตินีน และสารพิษเมตาบอไลต์จะถูกกำจัดผ่านปัสสาวะ เมื่อไตเสื่อม → ของเสียคั่ง → อ่อนเพลีย คลื่นไส้ เบื่ออาหาร คันผิวหนัง
- ควบคุมสมดุลน้ำ–เกลือแร่–กรดด่าง ไตปรับระดับโซเดียม โพแทสเซียม ฟอสเฟต และกรด–ด่างของเลือด เมื่อไตเสื่อม → บวม น้ำเกิน หายใจลำบาก โพแทสเซียมสูงเป็นอันตรายต่อหัวใจ ภาวะเลือดเป็นกรด
- ผลิตฮอร์โมนสำคัญ เช่น เรนิน/อัลโดสเตอโรน (เกี่ยวกับความดันโลหิต), อีริโทรพอยอิติน (EPO) (กระตุ้นไขกระดูกสร้างเม็ดเลือดแดง), และเปลี่ยนวิตามินดีเป็นรูปแบบออกฤทธิ์ เมื่อไตเสื่อม → ความดันสูงควบคุมยาก โลหิตจาง แคลเซียมต่ำ กระดูกพรุน
หากไม่ได้รับการดูแล การเสื่อมจะค่อย ๆ ดำเนินไปจนถึง ไตวายระยะสุดท้าย (End-Stage Renal Disease: ESRD) ซึ่งมักต้องพึ่ง การฟอกไต (ล้างไตทางช่องท้อง/ฟอกเลือด) หรือ ปลูกถ่ายไต เพื่อคงคุณภาพชีวิต และการทำงานของอวัยวะต่าง ๆ
สาเหตุของโรคไตเรื้อรัง
- เบาหวาน (สาเหตุอันดับหนึ่ง) น้ำตาลสูงเรื้อรังทำลายหลอดเลือดฝอยในไต (ไตเส้นเลือดฝอยหนาตัว–รั่ว) → โปรตีนรั่วในปัสสาวะ (albuminuria) → eGFR ลดลงอย่างช้า ๆ
หัวใจของการชะลอโรค: คุม HbA1c ตามเป้าหมาย + ความดัน + ไขมัน + อาหาร/น้ำตาล/โซเดียม + ยากลุ่มปกป้องไตตามแพทย์สั่ง (เช่น ACEi/ARB, SGLT2i ในรายที่เหมาะสม) - ความดันโลหิตสูง ความดันสูงทำให้ผนังหลอดเลือดในไตหนา แข็ง และตีบ → ไตขาดเลือดเรื้อรัง → การกรองลดลง
หัวใจของการชะลอโรค: คุมความดันตามเป้าหมาย (มัก <130/80 mmHg ในผู้ป่วยส่วนใหญ่) ด้วยยา + ลดเค็ม + ควบคุมน้ำหนัก/ออกกำลัง - โรคไตอักเสบเรื้อรัง (เช่น กลุ่ม IgA nephropathy, lupus nephritis) เป็นความผิดปกติของภูมิคุ้มกัน/การอักเสบที่เล่นงานโกลเมอรูลัส → ไตเสียหายเรื้อรัง ต้องวินิจฉัยจำเพาะ บางกรณีใช้ยากดภูมิ/ยาต้านการอักเสบตามแนวทาง
- โรคทางพันธุกรรม (เช่น Polycystic Kidney Disease) ถุงน้ำโตขึ้นเบียดทำลายเนื้อไต → eGFR ลดลงตามอายุครรลองของโรค ต้องติดตามความดัน/ภาวะแทรกซ้อนอย่างเป็นระบบ
- ยา/สารพิษต่อไต เช่น ยาแก้ปวดกลุ่ม NSAIDs (ใช้บ่อย–ขนาดสูง–นาน), ยาสมุนไพรที่มีโลหะหนัก/สารพิษ, ยาต้านการติดเชื้อบางชนิด → ลดเลือดไปเลี้ยงไต/อักเสบของท่อไต
ข้อควรทำ: หลีกเลี่ยงการซื้อยากินเอง ปรึกษาแพทย์ก่อนใช้ยานาน ๆ โดยเฉพาะในผู้มีปัจจัยเสี่ยง - การติดเชื้อทางเดินปัสสาวะซ้ำ ๆ/อุดกั้นทางเดินปัสสาวะ เชื้อ/การอุดกั้นทำให้กรวยไตอักเสบเรื้อรัง เนื้อไตถูกทำลายในระยะยาว ต้องแก้สาเหตุ (เช่น นิ่ว ต่อมลูกหมากโต) และรักษาการติดเชื้อให้ครบ
หลายคนมี หลายปัจจัยร่วมกัน (เช่น เบาหวาน + ความดัน + อ้วน + สูบบุหรี่) ยิ่งปัจจัยร่วมมาก ยิ่งเสื่อมเร็ว ต้องจัดการแบบบูรณาการ
ระดับความรุนแรงของโรคไตเรื้อรัง
การแบ่งระยะที่ใช้กันทั่วไปยึดตาม อัตราการกรองของไตโดยประมาณ (eGFR) หน่วย mL/min/1.73 m² และ หลักฐานความเสียหายของไต (เช่น โปรตีนรั่วในปัสสาวะ)
- ระยะที่ 1 — eGFR ≥ 90 (มีหลักฐานความผิดปกติของไต) ไตทำงานเกือบปกติ แต่อาจพบ โปรตีนในปัสสาวะ/ความผิดปกติของปัสสาวะ/ภาพรังสี/ชิ้นเนื้อ
- ระยะที่ 2 — eGFR 60–89 เสื่อมเล็กน้อย อาจยังไม่มีอาการ แต่ โปรตีนรั่ว มักเป็นสัญญาณเตือนสำคัญ
- ระยะที่ 3 — eGFR 30–59 (มักแบ่ง 3a: 45–59, 3b: 30–44) เสื่อมปานกลาง เริ่มพบอาการ อ่อนเพลีย บวม ความดันคุมยาก โลหิตจาง/เกลือแร่ผิดปกติ
- ระยะที่ 4 — eGFR 15–29 เสื่อมรุนแรง อาการชัดขึ้น เสี่ยงโรคหัวใจ กระดูกพรุน ภาวะเลือดเป็นกรด
- ระยะที่ 5 — eGFR < 15 (CKD ระยะสุดท้าย/ESRD) มักต้อง ฟอกไต (ฟอกเลือด/ล้างไตทางช่องท้อง) หรือ ปลูกถ่ายไต เพื่อทดแทนการทำงานของไต
นอกจาก eGFR ยังมีการจัดระดับ albuminuria (โปรตีนรั่วในปัสสาวะ) เป็น A1–A3 ซึ่งยิ่งรั่วมาก → เสี่ยงเสื่อมเร็ว และเสี่ยงโรคหัวใจสูงขึ้น แม้ eGFR ยังดีอยู่ก็ตาม
อาการของโรคไตเรื้อรัง
ระยะแรกของ อาการของโรคไตเรื้อรัง (CKD) มักเงียบ เพราะไตมีศักยภาพสำรองสูง ทำให้ชดเชยการเสื่อมได้พักใหญ่ ทำให้ผู้ป่วยจำนวนมากไม่รู้ตัว จนเมื่อการทำงานของไตลดลงมากพอ อาการจึงเริ่มปรากฏ ดังนี้
- อ่อนเพลีย เหนื่อยง่าย เกิดจากของเสียเมตาบอไลต์คั่งในเลือด (เช่น ยูเรีย) ร่วมกับภาวะโลหิตจางที่พบได้บ่อยเมื่อไตผลิตฮอร์โมน EPO ลดลง ทำให้ร่างกายส่งออกซิเจนให้เนื้อเยื่อได้ไม่ดี
- บวมที่หน้า มือ เท้า หรือข้อเท้า ไตควบคุมน้ำ และโซเดียมได้แย่ลง → น้ำคั่งในช่องว่างระหว่างเซลล์ เกิดบวมนุ่มกดบุ๋ม โดยเฉพาะตอนเย็นหรือหลังรับประทานเค็ม
- ปัสสาวะผิดปกติ
- ปัสสาวะบ่อยกลางคืน: ความสามารถข้นปัสสาวะเสียไป ทำให้ต้องลุกปัสสาวะกลางคืน
- ปัสสาวะเป็นฟอง: บ่งชี้โปรตีนรั่ว (albuminuria/proteinuria)
- ปัสสาวะมีเลือด: อาจมาจากการอักเสบที่โกลเมอรูลัส หรือต้นเหตุอื่นที่ต้องวินิจฉัยแยก
- เบื่ออาหาร คลื่นไส้ อาเจียน รสชาติเปลี่ยน ปากเหม็น จากยูเรีย/ของเสียคั่ง กระตุ้นเยื่อบุกระเพาะ และลำไส้ ทำให้รับประทานไม่ได้ น้ำหนักลด
- ความดันโลหิตสูงควบคุมยาก CKD กระตุ้นระบบเรนิน–แองจิโอเทนซิน–อัลโดสเตอโรน ทำให้เกลือ และน้ำคั่ง → ความดันสูง และความดันสูงเองก็ทำให้ไตเสื่อมเร็วยิ่งขึ้น (เป็นวงจรเลี้ยงกัน)
- คันผิวหนัง เป็นตะคริว กล้ามเนื้อกระตุก เกิดจากฟอสเฟตคั่ง แคลเซียมต่ำ ภาวะเลือดเป็นกรดเล็กน้อย และการสะสมของยูรีมิกท็อกซิน ทำให้ปลายประสาทไวผิดปกติ และกล้ามเนื้อหดเกร็ง
หมายเหตุ: บางคนอาจมีอาการเฉพาะระบบ เช่น หอบเหนื่อยจากน้ำเกิน หัวใจเต้นผิดจังหวะจากโพแทสเซียมสูง หรือสับสนง่วงซึมในไตวายระยะท้าย—ทั้งหมดเป็นสัญญาณอันตรายที่ต้องไปโรงพยาบาลทันที
ภาวะแทรกซ้อนจากโรคไตเรื้อรัง
- โรคหัวใจ และหลอดเลือด (พบมากที่สุด) CKD ทำให้ความดันสูง คอเลสเตอรอล/ไตรกลีเซอไรด์ผิดปกติ ลักษณะผนังหลอดเลือดอักเสบเรื้อรัง และมีแคลเซียม–ฟอสเฟตคั่ง → เสี่ยงกล้ามเนื้อหัวใจตาย หัวใจล้มเหลว อัมพาต เพิ่มขึ้นอย่างมีนัยสำคัญ
- โรคโลหิตจาง ไตสร้าง EPO ลดลง → เม็ดเลือดแดงผลิตได้น้อยลง ร่วมกับขาดธาตุเหล็ก/โฟเลต/บี12 จากกินได้น้อย และอักเสบเรื้อรัง → เหนื่อยง่าย ใจสั่น นอนหลับไม่สดชื่น
- กระดูกพรุน และกระดูกหักง่าย (CKD–Mineral and Bone Disorder) ไตแปลงวิตามินดีเป็นรูปออกฤทธิ์ได้ลดลง + ฟอสเฟตคั่ง + พาราไทรอยด์ฮอร์โมนสูง → แคลเซียมต่ำ กระดูกบาง ปวดกระดูก/กล้ามเนื้อ และเสี่ยงกระดูกหัก
- ภาวะน้ำเกิน และเกลือแร่ผิดปกติ น้ำคั่งทำให้บวม น้ำท่วมปอด หายใจลำบาก; โพแทสเซียมสูงทำให้หัวใจเต้นผิดจังหวะอันตรายถึงชีวิต; ภาวะกรดเกินทำให้ล้า–ตะคริว–สูญเสียมวลกล้ามเนื้อ
- เสี่ยงต่อการติดเชื้อ ยูรีมิกท็อกซิน และโภชนาการที่ด้อยลงทำให้ภูมิคุ้มกันบกพร่องง่าย ติดเชือง่าย และหายช้ากว่าปกติ
ยิ่ง eGFR ต่ำ และมีโปรตีนรั่วมาก ภาวะแทรกซ้อนเหล่านี้ยิ่งพบบ่อย และรุนแรง การติดตามเชิงรุก และปรับการรักษาเป็นระยะจึงสำคัญมาก
การวินิจฉัยโรคไตเรื้อรัง
การวินิจฉัยเป็นการยืนยันว่าเป็น CKD (นาน ≥ 3 เดือน), ระบุระยะโรค และสาเหตุ/ปัจจัยเร่ง เพื่อกำหนดแผนชะลอการเสื่อม และลดภาวะแทรกซ้อน
- การซักประวัติ และตรวจร่างกาย
- ประวัติโรคร่วม (เบาหวาน ความดัน หัวใจ) ยา/สมุนไพร/อาหารเสริมที่ใช้ (เช่น NSAIDs) ประวัติครอบครัวโรคไต
- อาการที่ชี้นำ (บวม เหนื่อย ปัสสาวะผิดปกติ)
- ตรวจความดัน น้ำหนัก–BMI สัญญาณน้ำเกิน ซีด ผื่นคัน กระดูกเจ็บกด
- การตรวจเลือด
- Creatinine และคำนวณ eGFR: จัดระยะ CKD
- เกลือแร่: โซเดียม โพแทสเซียม คลอไรด์ ไบคาร์บอเนต (ประเมินกรด–ด่าง)
- ฟอสเฟต–แคลเซียม–PTH–วิตามินดี: ประเมินความผิดปกติของกระดูก–แร่ธาตุ
- CBC: ภาวะโลหิตจาง; ไขมัน และ HbA1c สำหรับคุมปัจจัยเสี่ยง
- การตรวจปัสสาวะ
- Urinalysis: โปรตีน เม็ดเลือดแดง/ขาว ตะกอนผิดปกติ
- Albumin-to-Creatinine Ratio (UACR) หรือ Protein-to-Creatinine Ratio: วัดปริมาณโปรตีนรั่วแบบมาตรฐาน—ช่วยทำนายการเสื่อมเร็ว/ความเสี่ยงหัวใจ
- เพาะเชื้อปัสสาวะเมื่อสงสัยติดเชื้อทางเดินปัสสาวะ
- การตรวจภาพ
- อัลตราซาวนด์ไต: ดูขนาด รูปร่าง ความหนาแน่น (ไตเล็ก–ไตมีถุงน้ำ–การอุดกั้น) และหลอดเลือดไตเบื้องต้น
- การตรวจเพิ่มเติมเฉพาะกรณี
- เจาะชิ้นเนื้อไต (Renal Biopsy): ใช้เมื่อสงสัยโรคไตอักเสบ/โรคภูมิคุ้มกัน/สาเหตุไม่ชัด เพื่อกำหนดการรักษาเฉพาะทาง
- การตรวจภาพขั้นสูง (CT/MRI/โดปเลอร์หลอดเลือดไต) เมื่อสงสัยอุดกั้น นิ่ว เนื้องอก หรือโรคหลอดเลือดไต
เกณฑ์ยืนยัน CKD
- eGFR < 60 mL/min/1.73 m² อย่างน้อย 3 เดือน หรือ
- eGFR ≥ 60 แต่มาพร้อม หลักฐานความผิดปกติของไต นาน ≥ 3 เดือน (เช่น โปรตีนรั่ว ความผิดปกติของปัสสาวะ/ภาพถ่าย/พยาธิวิทยา)
หลังวินิจฉัยแล้ว ควรทำอะไรต่อ?
- ประเมินระยะ G1–G5” × ระดับโปรตีนรั่ว A1–A3
- ตั้งเป้าหมายควบคุมความดัน–น้ำตาล–ไขมัน
- ปรับยา/โภชนาการ/พฤติกรรม (ลดเค็ม เลิกบุหรี่ ออกกำลัง)
- วางแผนติดตามเป็นระยะ (เช่น ทุก 3–6 เดือน แล้วแต่ระยะ)
การรักษาโรคไตเรื้อรัง
การรักษาตามสาเหตุ
- ควบคุมระดับน้ำตาลในเลือด (เบาหวาน)
- ตั้งเป้า HbA1c โดยทั่วไป ~7% (ปรับตามอายุ/โรคร่วม/ภาวะเสี่ยงน้ำตาลต่ำ)
- เลือกยาที่ปกป้องไต/หัวใจ เมื่อเหมาะสม เช่น
- SGLT2 inhibitors (เช่น empagliflozin/dapagliflozin): ลดโปรตีนรั่ว ชะลอ eGFR ลดลง และลดเสี่ยงหัวใจ
- GLP-1 receptor agonists (เช่น semaglutide): ช่วยคุมเบาหวาน น้ำหนัก และลดเสี่ยงหัวใจ
- ปรับโภชนาการ: คุมคาร์โบไฮเดรตเชิงเดี่ยว ลดน้ำตาล และอาหาร/เครื่องดื่มหวาน
- รักษา และควบคุมความดันโลหิต
- เป้าหมายส่วนใหญ่ <130/80 มม.ปรอท (แพทย์ปรับเฉพาะราย)
- ยาหลักที่ปกป้องไต:
- ACE inhibitors (ACEi) หรือ ARBs ลดโปรตีนรั่ว และชะลอ CKD
- ติดตาม ครีอะตินีน/โพแทสเซียม ภายใน 1–2 สัปดาห์หลังเริ่ม/ปรับยา
- เสริมด้วย ยาขับปัสสาวะ (โดยเฉพาะ loop diuretics ในผู้บวมหรือโซเดียมสูง), แคลเซียมแชนแนลบล็อกเกอร์ ฯลฯ ตามความจำเป็น
- หยุด/หลีกเลี่ยงยาหรือสารพิษต่อไต
- หลีกเลี่ยง NSAIDs ใช้ต่อเนื่อง/ขนาดสูง
- ระวังสมุนไพรที่ไม่ทราบส่วนประกอบ/โลหะหนัก
- แจ้งแพทย์ทุกครั้งก่อนตรวจภาพที่ต้องฉีดสี (ไอโอดีน) และก่อนเริ่มยาใหม่ ๆ
- ใช้กติกา Sick-day rule (ป่วย อาเจียน/ท้องเสีย/กินน้ำน้อย): หยุดยาที่เสี่ยงทำให้ไตแย่ชั่วคราวบางชนิดตามคำแนะนำแพทย์
การรักษาตามอาการ และชะลอการเสื่อม
- ยาลดความดันที่ช่วยปกป้องไต (ACEi/ARBs)
- ลด albuminuria และชะลอ eGFR ลดลง
- หลีกเลี่ยงการใช้ ACEi และ ARB พร้อมกัน
- ติดตาม โพแทสเซียมสูง และการเปลี่ยนแปลงครีอะตินีนชั่วคราวหลังเริ่มยา
- ควบคุมเกลือ และน้ำในร่างกาย
- จำกัดโซเดียม <2 กรัม/วัน (เกลือ 5 กรัม ≈ 1 ช้อนชา)
- ประเมินปริมาณน้ำดื่มตามคำแนะนำแพทย์ (ขึ้นกับระยะ CKD/ภาวะหัวใจ)
- ใช้ ยาขับปัสสาวะ ในผู้มีบวมหรือน้ำเกิน
- จัดการภาวะโลหิตจาง
- ตรวจ Hb, เฟอร์ริติน, TSAT
- ให้ ธาตุเหล็ก (กิน/ฉีด) หากขาด
- พิจารณา Erythropoiesis-Stimulating Agents (ESA) เมื่อเหมาะสม พร้อมเฝ้าระวังความดันสูง และหลอดเลือดแข็ง
- ความผิดปกติของเกลือแร่–กระดูก (CKD–MBD)
- จำกัด/เลี่ยงอาหาร ฟอสเฟตสูง และฟอสเฟตแฝงในอาหารแปรรูป
- พิจารณา ยาจับฟอสเฟต (phosphate binders) เมื่อฟอสเฟตคั่ง
- วิตามินดี/แอคทีฟวิตามินดี ตามข้อบ่งชี้
- อาจใช้ calcimimetic ในผู้ที่พาราไทรอยด์ฮอร์โมนสูงมาก (ภายใต้การดูแลเฉพาะทาง)
- แก้ภาวะกรดเกิน และโพแทสเซียมสูง
- Sodium bicarbonate เมื่อมี metabolic acidosis
- ปรับอาหารลดโพแทสเซียมในผู้ที่มีโพแทสเซียมสูง และ/หรือใช้ โพแทสเซียมไบน์เดอร์ ภายใต้คำแนะนำแพทย์
- โภชนาการเพื่อชะลอ CKD
- โปรตีนโดยรวม ~0.8 กรัม/กก./วัน (ใน CKD หลายระยะ; ปรับตามคำแนะนำ)
- ระยะลุกลามอาจลดลง 0.6–0.8 กรัม/กก./วัน พร้อมโภชนกรร่วมดูแล
- เลือกโปรตีนคุณภาพดี ไขมันดี เพิ่มผักผลไม้ในปริมาณเหมาะสม (ระวังโพแทสเซียมในผู้ที่มีโพแทสเซียมสูง)
- ลดความเสี่ยงหัวใจ และหลอดเลือด
- Statins สำหรับผู้ใหญ่ส่วนใหญ่ที่มี CKD (โดยเฉพาะ >50 ปี)
- ควบคุมเบาหวาน ความดัน น้ำหนัก สูบบุหรี่
- การปรับขนาดยา และเฝ้าระวังอันตรกิริยา
- ปรับขนาดยาตาม eGFR เสมอ
- แจ้งเภสัชกร/แพทย์ทุกครั้งเกี่ยวกับยาทั้งหมด (รวมสมุนไพร/อาหารเสริม)
- การติดตามอย่างเป็นระบบ
- CKD ระยะ 3 ขึ้นไป ควรมีทีมสหสาขา: อายุรแพทย์โรคไต/เวชปฏิบัติ เภสัชกร โภชนากร พยาบาล
ความถี่ติดตามขึ้นกับระยะ (เช่น ทุก 3–6 เดือน หรือถี่กว่านั้นเมื่อระยะสูง)
- CKD ระยะ 3 ขึ้นไป ควรมีทีมสหสาขา: อายุรแพทย์โรคไต/เวชปฏิบัติ เภสัชกร โภชนากร พยาบาล
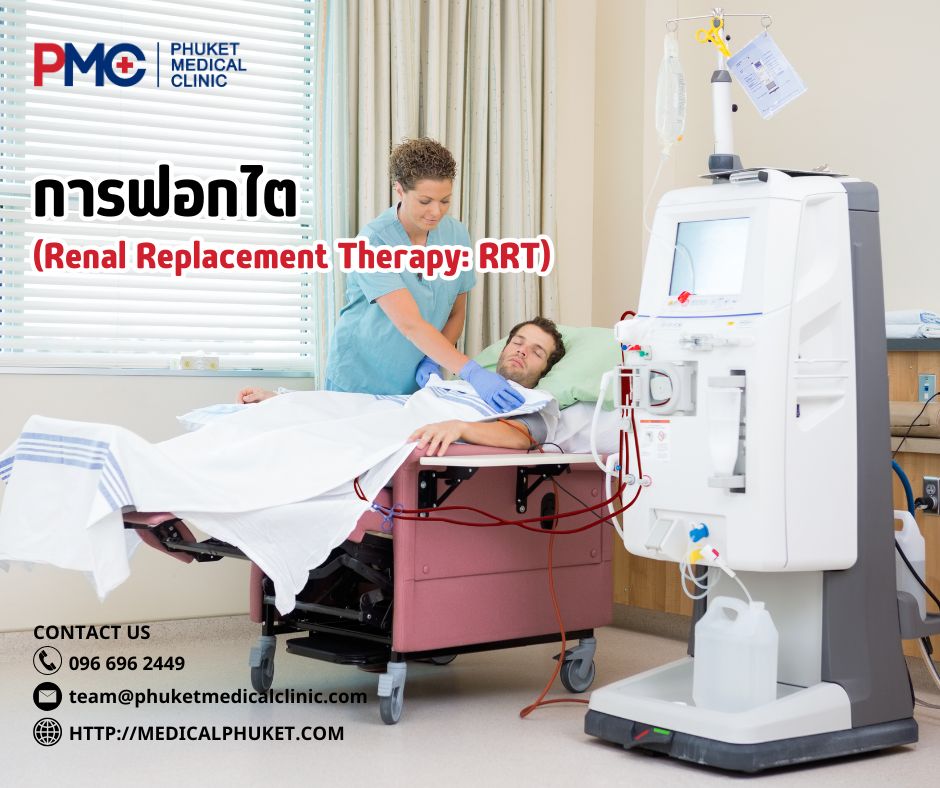
การรักษาระยะสุดท้าย
- การฟอกไต (Renal Replacement Therapy: RRT)
- Hemodialysis (HD) – ฟอกเลือดสัปดาห์ละหลายครั้งในศูนย์/โรงไต ต้องเตรียม เส้นฟอก (AV fistula/graft) ล่วงหน้า
- Peritoneal Dialysis (PD) – ล้างไตทางช่องท้องที่บ้าน (CAPD/APD) ยืดหยุ่นเรื่องเวลาและการเดินทาง
- การเลือกวิธีขึ้นกับ ไลฟ์สไตล์ โรคร่วม การสนับสนุนที่บ้าน และความพร้อมของศูนย์
- การปลูกถ่ายไต (Kidney Transplant)
- ตัวเลือกที่ใกล้เคียงคุณภาพชีวิตปกติมากที่สุดในรายที่เหมาะสม
- ต้องประเมินความพร้อมด้านร่างกาย/จิตใจ/สังคม ยากดภูมิคุ้มกันตลอดชีวิต และการติดตามอย่างเคร่งครัด
- การตัดสินใจร่วม (Shared decision-making)
- เริ่มวางแผนเมื่อ eGFR <30 และจริงจังเมื่อ <20
- พูดคุยข้อดี–ข้อจำกัด–ค่าใช้จ่าย–การเดินทาง–การทำงาน–คุณภาพชีวิต
การป้องกันโรคไตเรื้อรัง
- ตรวจสุขภาพไตเป็นประจำ
- อย่างน้อย ปีละครั้ง
- กลุ่มเสี่ยง (เบาหวาน ความดัน อ้วน สูบบุหรี่ ประวัติครอบครัวโรคไต อายุ >60 ปี) ควรตรวจ ถี่ขึ้น
- ชุดพื้นฐาน: ความดันโลหิต, eGFR/ครีอะตินีน, ปัสสาวะ UACR/UA
- ควบคุมอาหารอย่างเป็นระบบ
- ลดเค็ม: โซเดียม <2 กรัม/วัน (อ่านฉลากโภชนาการ และหลีกเลี่ยงเครื่องปรุงเค็ม/อาหารแปรรูป)
- ลดอาหารแปรรูป/มีฟอสเฟตแฝง (เนื้อแปรรูป น้ำอัดลมดำ ผงฟู/สารกันเสียบางชนิด)
- โปรตีนคุณภาพดีในปริมาณเหมาะสมตามระยะ CKD
- ไขมันดี ธัญพืชไม่ขัดสี ผักผลไม้ (ปรับตามภาวะโพแทสเซียม)
- ดื่มน้ำเพียงพอแต่ไม่มากเกินไป
- โดยทั่วไป 1.5–2 ลิตร/วัน หากแพทย์ไม่จำกัดน้ำ
- ผู้มีหัวใจล้มเหลว/บวม/โซเดียมต่ำ—ปฏิบัติตามปริมาณที่แพทย์กำหนด
- ออกกำลังกายสม่ำเสมอ + รักษาน้ำหนัก
- เป้าหมาย 150 นาที/สัปดาห์ ของแอโรบิกระดับปานกลาง + เวทเทรนนิ่ง 2 วัน/สัปดาห์
- ลดรอบเอว เก็บกล้ามเนื้อ ช่วยคุมน้ำตาล/ความดัน
- งดสูบบุหรี่ และแอลกอฮอล์
- บุหรี่เร่งหลอดเลือดเสื่อม และ CKD แย่เร็วขึ้น
- แอลกอฮอล์มากเกินทำให้ความดันสูง/ไขมันผิดปกติ/ขาดน้ำ
- ใช้ยาตามแพทย์สั่งเท่านั้น
- หลีกเลี่ยงการซื้อ NSAIDs หรือสมุนไพรไม่ทราบแหล่ง
- ตรวจขนาดยาตาม eGFR ทุกครั้ง และทบทวนยาทั้งหมดกับแพทย์/เภสัชกร
- ดูแลโรคร่วมอย่างจริงจัง
- คุมเบาหวาน ความดัน ไขมัน
- ฉีดวัคซีนตามคำแนะนำ (เช่น ไข้หวัดใหญ่/ปอดอักเสบ/ตับอักเสบบี ในรายที่เหมาะสม) ลดความเสี่ยงติดเชื้อ
- โภชนากร + ทีมสหสาขา
- ปรึกษาโภชนากรเมื่อมี โปรตีนรั่ว/ฟอสเฟต/โพแทสเซียมสูง เพื่อวางแผนเมนูที่ปลอดภัยและยังคงคุณค่าทางอาหาร
ทำไมควรเลือกบริการตรวจโรคไต ที่ ภูเก็ต เมดิคอล คลินิก
- การตรวจโรคไตอย่างครบวงจร ภูเก็ต เมดิคอล คลินิกมีบริการตรวจโรคไตตั้งแต่ขั้นพื้นฐานจนถึงเชิงลึก เช่น
- ตรวจเลือด (Creatinine, eGFR) เพื่อประเมินการทำงานของไต
- ตรวจปัสสาวะเพื่อหาสารโปรตีน เม็ดเลือดแดง/ขาว
- อัลตราซาวนด์ไตเพื่อตรวจโครงสร้าง และหาความผิดปกติ ทำให้ผู้รับบริการสามารถรู้สถานะสุขภาพไตได้อย่างชัดเจน และครอบคลุมในที่เดียว
- ทีมแพทย์ และบุคลากรผู้เชี่ยวชาญ คลินิกมีแพทย์ผู้เชี่ยวชาญด้านอายุรกรรม และโรคไตที่พร้อมให้คำปรึกษา ทั้งในมุมการรักษา และการปรับพฤติกรรมสุขภาพ เพื่อป้องกันโรคไตเสื่อมในอนาคต
- เครื่องมือ และเทคโนโลยีทันสมัย มีอุปกรณ์ทางการแพทย์ที่ทันสมัยสำหรับการตรวจ และติดตามโรคไต ลดโอกาสผิดพลาด และทำให้ผลตรวจแม่นยำ
- บริการที่เข้าถึงง่าย ตั้งอยู่ใจกลางภูเก็ต เดินทางสะดวก เปิดบริการทุกวัน รองรับทั้งคนในพื้นที่ คนทำงาน รวมถึงนักท่องเที่ยวต่างชาติที่ต้องการเข้าถึงการตรวจสุขภาพไตแบบเร่งด่วน
- ความเป็นส่วนตัว และการดูแลที่ไม่ตีตรา คลินิกให้ความสำคัญกับความลับ และความสบายใจของผู้ใช้บริการ การตรวจโรคไตหรือการประเมินสุขภาพจึงเป็นไปอย่างมั่นใจ ไร้ความกังวล
- รองรับทั้งคนไทย และต่างชาติ มีเจ้าหน้าที่ที่สามารถสื่อสารได้หลายภาษา ทำให้ผู้ใช้บริการต่างชาติที่พำนักหรือท่องเที่ยวในภูเก็ตเข้าถึงบริการตรวจไตได้ง่าย
อ่านบทความอื่นๆ เพิ่มเติม
- สัญญาณเงียบที่ตับกำลังพัง ตรวจเช็กก่อนสายได้ที่ภูเก็ต
- บริการตรวจรักษาโรคทั่วไป ที่ ภูเก็ต เมดิคอล คลินิก
โรคไตเรื้อรังเป็น ภัยเงียบที่อันตราย เพราะในระยะแรกแทบไม่แสดงอาการ แต่สามารถส่งผลร้ายแรงต่อสุขภาพ และคุณภาพชีวิตหากปล่อยทิ้งไว้ การป้องกัน และการตรวจสุขภาพสม่ำเสมอคือกุญแจสำคัญในการลดความเสี่ยง ขณะเดียวกัน หากได้รับการวินิจฉัยตั้งแต่ระยะต้น และรักษาอย่างถูกวิธี ก็สามารถชะลอการเสื่อม และหลีกเลี่ยงการฟอกไตได้
สำหรับผู้ที่อาศัยหรือพำนักในภูเก็ต การเลือกตรวจ และรักษาที่ศูนย์การแพทย์ในพื้นที่จึงเป็นทางเลือกที่ตอบโจทย์ เพราะมีความพร้อมทั้งด้านบุคลากร เทคโนโลยี และบริการที่เข้าถึงง่าย
โรคไตเรื้อรังป้องกันได้จริง หากใส่ใจสุขภาพตั้งแต่วันนี้ และไม่ละเลยการตรวจรักษาอย่างสม่ำเสมอ
ช่องทางการติดต่อ
สาขาลากูน่า
- ภูเก็ต เมดิคอล คลินิก สาขาลากูน่า ตั้งอยู่ที่ 58/1 ตำบลเชิงทะเล อำเภอถลาง จังหวัดภูเก็ต 83100
- เปิดบริการทุกวัน จันทร์ – อาทิตย์ 09.00 – 22.00 น.
- สอบถามผ่าน Line id. @pmcphuket (มี @ ด้วยนะครับ)
- เบอร์โทรติดต่อ 096 236 2449
- แผนที่คลินิก https://maps.app.goo.gl/SXaeLrSU9Lx47YPH6
- จองคิวตรวจออนไลน์ https://pmclaguna.youcanbook.me
สาขาในเมือง
- ภูเก็ต เมดิคอล คลินิก สาขาเมืองภูเก็ต ตั้งอยู่ที่ 41/7-41/8 ตำบลตลาดเหนือ อำเภอเมืองภูเก็ต จ.ภูเก็ต 83000
- เปิดบริการทุกวัน จันทร์ – อาทิตย์ 09.00 – 20.00 น.
- สอบถามผ่าน Line id. @pmcphuket (มี @ ด้วยนะครับ)
- เบอร์โทรติดต่อ 096 228 2449
- แผนที่คลินิก https://maps.app.goo.gl/yeU9qNArGg3qdwZw9
- จองคิวตรวจออนไลน์ https://pmctown.youcanbook.me
สาขาหอนาฬิกา
- ภูเก็ต เมดิคอล คลินิก สาขาหอนาฬิกา ตั้งอยู่ที่ 206/8 ถ. ภูเก็ต ต.ตลาดใหญ่ อำเภอเมืองภูเก็ต ภูเก็ต 83000
- เปิดบริการทุกวัน จันทร์ – อาทิตย์ 12.00 – 20.00น. (ช่วงเเรก)
- สอบถามผ่าน Line id. @pmcphuket (มี @ ด้วยนะครับ)
- เบอร์โทรติดต่อ 096 696 2449
- แผนที่คลินิก https://maps.app.goo.gl/svPvTabmmD1DHe9v9
- จองคิวตรวจออนไลน์ https://phuketmedicalclinic.youcanbook.me
เอกสารอ้างอิง
- World Health Organization (WHO). Chronic kidney disease: Global health challenges. [ออนไลน์]
เข้าถึงได้จาก: https://www.who.int/news-room/fact-sheets/detail/chronic-kidney-disease - Centers for Disease Control and Prevention (CDC). Chronic Kidney Disease (CKD) Basics: Causes, Symptoms, and Prevention. [ออนไลน์]
เข้าถึงได้จาก: https://www.cdc.gov/kidneydisease/basics.html - National Kidney Foundation (NKF). About Chronic Kidney Disease. [ออนไลน์]
เข้าถึงได้จาก: https://www.kidney.org/atoz/content/about-chronic-kidney-disease - กรมควบคุมโรค กระทรวงสาธารณสุข. ข้อมูลโรคไตเรื้อรังและแนวทางการป้องกัน. [ออนไลน์]
เข้าถึงได้จาก: https://ddc.moph.go.th - สมาคมโรคไตแห่งประเทศไทย. ข้อมูลความรู้เกี่ยวกับโรคไตเรื้อรังสำหรับประชาชน. [ออนไลน์] เข้าถึงได้จาก: https://www.nephrothai.org

